Tratamento de Varizes por Termoablação Endovenosa:
Uma Descrição Detalhada
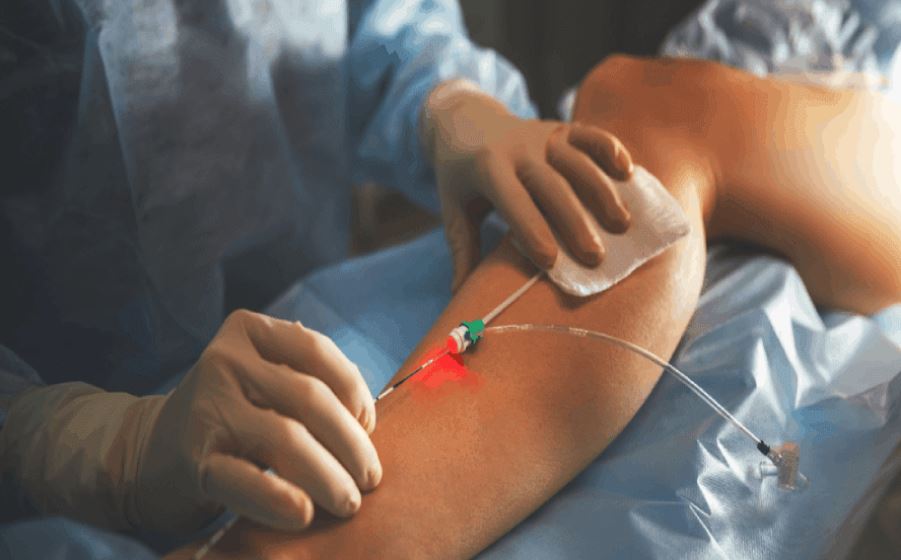
A termoablação endovenosa é uma abordagem eficaz e segura para o tratamento da Insuficiência Venosa Crônica (IVC), que é a causa subjacente da maioria das varizes. Esta técnica representa um avanço significativo em relação às cirurgias convencionais, oferecendo menor morbidade e recuperação mais rápida.
1. Fundamentos da Termoablação e seu Mecanismo de Ação
A termoablação endovenosa baseia-se na aplicação controlada de energia térmica (calor) diretamente na parede interna (endotélio) da veia varicosa, visando o seu fechamento e posterior fibrose. O calor intenso causa:
- Desnaturação proteica: As proteínas estruturais das células endoteliais e da parede venosa são danificadas.
- Dano endotelial: A camada interna da veia é destruída.
- Contração do colágeno: As fibras de colágeno na parede da veia se contraem, levando ao encolhimento do vaso.
- Trombose e fibrose: O dano endotelial e a estase sanguínea induzida pelo calor promovem a formação de um trombo, que posteriormente se organiza e fibrosa, resultando na oclusão permanente da veia.
Com a veia tratada ocluída, o fluxo sanguíneo é redirecionado para veias saudáveis e competentes, melhorando os sintomas e o aspecto estético das varizes.
2. Tipos de Termoablação Utilizados
Os dois principais tipos de termoablação endovenosa são a ablação a LASER (EVLA) e por radiofrequência (EVLT). Ambos utilizam calor para fechar a veia, mas diferem na fonte de energia e no modo de aplicação.
a. Laser Endovenoso (EVLT/EVLA)
- Mecanismo: Utiliza uma fibra óptica introduzida na veia para entregar energia laser. A energia laser é absorvida pelo sangue (principalmente pela hemoglobina) e pela água na parede da veia, convertendo-se em calor.
- Dispositivo: Uma fibra óptica fina é conectada a um gerador de laser.
- Comprimentos de Onda: Vários comprimentos de onda são utilizados (ex: 980 nm, 1470 nm, 1920 nm). Comprimentos de onda mais recentes (1470 nm, 1920 nm) são mais específicos para absorção pela água, o que teoricamente resulta em menos aquecimento do sangue e menor risco de perfuração da veia, com menor dor e equimoses pós-procedimento.
- Aplicação: A fibra é retirada progressivamente, aplicando a energia laser de forma contínua ou pulsada. A dose de energia é calculada em Joules por centímetro (J/cm) de veia tratada.
- Características: Pode ser mais rápida em termos de tempo de tratamento do que a radiofrequência, dependendo do comprimento de veia a ser tratada e do comprimento de onda utilizado. Também, pode ser empregado de forma versátil em varizes superficiais de diversos calibres, comprimidos e com tortuosidade acentuada, que é limitada na técnica por radiofrequência.
b. Radiofrequência (RF) Endovenosa
- Mecanismo: Utiliza um cateter que emite ondas de radiofrequência, gerando calor através da resistência elétrica dos tecidos da parede venosa ao fluxo da corrente.
- Dispositivo: O cateter possui elementos térmicos na ponta que aquecem a veia a uma temperatura controlada (geralmente 120°C).
- Aplicação: A energia é entregue em segmentos curtos (tipicamente 5-7 cm) enquanto o cateter é gradualmente retirado da veia.
- Características: Associada a um aquecimento mais uniforme da parede venosa e, em alguns estudos, pode apresentar menor dor pós-operatória e menor incidência de equimoses (hematomas) em comparação com algumas formas de laser.
Diferenças Principais:
- Fonte de Energia: Radiofrequência (corrente elétrica) vs. Laser (luz).
- Mecanismo de Geração de Calor: Resistência elétrica dos tecidos vs. Absorção da luz pelo sangue/água.
- Controle de Parâmetros: Temperatura controlada (RF) vs. Energia (J/cm) e velocidade de retirada (Laser).
- Custo: Geralmente, os custos dos dispositivos descartáveis são comparáveis, mas variam entre fabricantes.
3. Preparação Pré-Procedimento
A preparação é fundamental para o sucesso e segurança do procedimento.
a. Avaliação Diagnóstica
- História Clínica e Exame Físico: Avaliação dos sintomas (dor, peso, cansaço, inchaço, coceira, cãibras noturnas), histórico de trombose, comorbidades e uso de medicamentos. Exame físico para identificar varizes, edema, alterações tróficas da pele e pulsos arteriais.
- Ultrassom Doppler Colorido: É o exame diagnóstico mais crítico. Permite:
- Mapear o sistema venoso superficial e profundo.
- Identificar a veia insuficiente (geralmente veia safena magna ou parva) e quantificar o refluxo.
- Medir o diâmetro da veia.
- Avaliar a anatomia da junção safeno-femoral ou safeno-poplítea.
- Excluir trombose venosa profunda (TVP).
- Identificar perfurantes insuficientes ou varizes tributárias a serem tratadas concomitantemente ou em etapa posterior.
b. Critérios de Elegibilidade
- Indicações:
- Sintomas associados à insuficiência venosa (CEAP C2-C6).
- Refluxo documentado em veias safenas (magna ou parva) ou outras veias axiais superficiais.
- Veia safena com segmento reto e diâmetro adequado para a introdução do cateter/fibra (geralmente >4mm).
- Ausência de trombose aguda.
- Contraindicações Relativas/Absolutas:
- Absolutas: Gravidez, amamentação, trombose venosa profunda aguda, doença arterial periférica grave (insuficiência arterial), infecção ativa na área do procedimento, incapacidade de deambular, alergia à anestesia local.
- Relativas: Tortuosidade severa da veia safena, veias muito superficiais (risco de queimadura na pele), veias muito pequenas ou muito grandes (maior risco de falha ou complicações).
- Preparo: Interrupção de anticoagulantes (se necessário, avaliado pelo médico), jejum (se sedação intravenosa), exames de sangue pré-operatórios de rotina.
4. Descrição Passo a Passo do Procedimento
A termoablação endovenosa é geralmente realizada em regime ambulatorial ou hospitalar, sob anestesia local ou anestesia regional (raquianestesia ou Peridural) com ou sem sedação.
a. Anestesia e Sedação Utilizadas
- Anestesia Tumescente: É a pedra angular do procedimento. Consiste na infiltração perivenosa (ao redor da veia) de uma grande quantidade de solução salina diluída contendo lidocaína (para anestesia local) e epinefrina (para vasoconstrição, que diminui o sangramento e prolonga o efeito da lidocaína).
- Funções da Anestesia Tumescente:
- Anestesia: Anestesia a veia e os tecidos circundantes.
- Compressão: Comprime a veia contra o cateter, otimizando o contato da energia térmica com a parede venosa e protegendo os tecidos adjacentes (músculos, nervos).
- Dissipação de Calor: Atua como um “sumidouro de calor” (heat sink), absorvendo o excesso de calor e protegendo as estruturas vizinhas, como nervos e pele, de danos térmicos.
- Sedação Consciente: Pode ser administrada por via inalatória, oral ou intravenosa para aumentar o conforto do paciente, reduzir a ansiedade e a dor durante a infiltração da anestesia tumescente.
- Anestesia Geral: Raramente utilizada, reservada para casos de ansiedade extrema, procedimentos mais complexos ou combinados, ou a pedido do paciente.
b. Acesso Venoso e Introdução do Dispositivo
- Posicionamento do Paciente: Geralmente em decúbito dorsal ou ligeiramente inclinado.
- Antissepsia e Campos Estéreis: Limpeza da pele e cobertura com campos estéreis.
- Punção da Veia: Sob orientação ultrassonográfica contínua, realiza-se a punção da veia safena alvo (geralmente na coxa para a safena magna ou na panturrilha para a safena parva) com uma agulha fina.
- Guia e Bainha Introdutora: Um fio-guia é passado através da agulha para dentro da veia. A agulha é removida e uma bainha introdutora (cateter de pequeno diâmetro) é inserida sobre o fio-guia. O fio-guia é então retirado.
- Posicionamento do Cateter/Fibra: O cateter de radiofrequência ou a fibra laser é introduzido através da bainha e avançado pela veia até um ponto predeterminado, geralmente 1-2 cm abaixo da junção safeno-femoral ou safeno-poplítea, para evitar lesão do sistema venoso profundo. A posição é confirmada por ultrassom.
- Infiltração da Anestesia Tumescente: Múltiplas injeções perivenosas da solução tumescente são realizadas ao longo de todo o segmento da veia a ser tratado, usando ultrassom para guiar a agulha e garantir a distribuição uniforme da solução ao redor da veia.
c. Parâmetros Técnicos
- Laser Endovenoso: O laser é ativado e a fibra é lentamente retirada a uma velocidade predeterminada, garantindo uma dose de energia linear suficiente (LEED – Linear Endovenous Energy Density, geralmente entre 80-120 J/cm para a safena magna), que é a quantidade de energia entregue por centímetro de veia.
- Radiofrequência: O cateter é ativado. O sistema libera energia térmica controlada (ex: 120°C por 20 segundos) em segmentos de 7 cm, enquanto o cateter é gradualmente retirado da veia, geralmente a cada 20 segundos para cada segmento. O procedimento continua até que toda a veia insuficiente tenha sido tratada.
d. Monitoramento Durante o Procedimento
- Ultrassom em Tempo Real: Essencial para monitorar a posição do cateter/fibra, a distribuição da anestesia tumescente, o fechamento da veia e a segurança das estruturas adjacentes.
- Sinais Vitais: Monitoramento contínuo da pressão arterial, frequência cardíaca, saturação de oxigênio e eletrocardiograma (ECG) se houver sedação IV.
- Conforto do Paciente: O paciente é monitorado quanto a qualquer sinal de dor ou desconforto.
5. Cuidados Pós-Procedimento e Recomendações para Recuperação
A recuperação é geralmente rápida e bem tolerada.
- Compressão: Imediatamente após o procedimento, é aplicada uma compressão externa (faixa elástica e/ou meia elástica de compressão) na perna tratada. Esta compressão deve ser mantida por um período que varia de dias a semanas, conforme a orientação médica, para otimizar a oclusão da veia e reduzir o inchaço e equimoses.
- Ambulacão: A deambulação é incentivada imediatamente após o procedimento (geralmente 30-60 minutos de caminhada). O paciente deve evitar longos períodos de inatividade.
- Manejo da Dor: Dor leve a moderada é comum e pode ser controlada com analgésicos de baixa potência.
- Atividades: Atividades leves podem ser retomadas no mesmo dia ou no dia seguinte. Atividades físicas intensas, levantamento de peso deve ser evitados por 1-2 semanas.
- Follow-up: Uma consulta de acompanhamento com ultrassom Doppler é recomendada nos primeiros 3-7 dias para confirmar a oclusão da veia tratada e descartar complicações como TVP.
- Tratamento de Varizes Residuais: Varizes tributárias ou outras veias insuficientes que não foram tratadas no mesmo tempo cirúrgico podem necessitar de tratamentos adicionais (escleroterapia, microflebectomias) em etapas posteriores.
6. Potenciais Complicações e Efeitos Colaterais
Embora a termoablação seja segura, algumas complicações e efeitos colaterais podem ocorrer:
- Comuns/Menores:
- Dor: Leve a moderada, controlável com analgésicos.
- Equimoses (Hematomas): Frequentes, especialmente ao longo do trajeto da veia tratada, geralmente resolvem em algumas semanas.
- Discoloração da Pele: Hiperpigmentação temporária pode ocorrer ao longo da veia, mais comum em peles mais escuras.
- Parestesias: Sensação de dormência, formigamento ou queimação na pele, geralmente devido à irritação ou lesão térmica de nervos sensitivos adjacentes (ex: nervo safeno para VSM, nervo sural para VSP). Geralmente transitória e resolve em semanas a meses.
- Flebite Superficial (Tromboflebite): Inflamação das veias superficiais tratadas ou tributárias. Pode ser dolorosa, mas geralmente autolimitada e tratada com analgésicos e compressão
- Raros/Graves:
- Queimaduras na Pele: Extremamente raras com técnica adequada e uso de anestesia tumescente.
- Trombose Venosa Profunda (TVP): Rara (incidência <1%), mas é a complicação mais séria. Minimizada por técnica adequada, tumescente, deambulação precoce e, em alguns casos, profilaxia farmacológica.
- Embolia Pulmonar (EP): Extremamente rara (<0.1%), geralmente secundária à TVP.
- Infecção: Rara, devido à natureza minimamente invasiva do procedimento.
- Dano Nervoso Motor: Extremamente raro, mas possível se um nervo motor for diretamente lesado (ex: nervo fibular comum).
Estratégias para Minimizá-los:
- Ultrassom per-operatório: Uso contínuo do ultrassom para todas as etapas (punção, posicionamento, tumescente, ablação).
- Anestesia Tumescente Adequada: Volume e distribuição corretos para proteção e compressão.
- Técnica Apropriada: Manter a distância da junção e da pele, velocidade de retirada e parâmetros de energia corretos.
- Seleção Criteriosa do Paciente: Avaliar a anatomia da veia e a proximidade com estruturas nervosas.
- Deambulacão Precoce: Essencial para reduzir o risco de TVP.
- Meias de Compressão: Auxiliam na redução de inchaço e equimoses.
7. Resultados Esperados e Taxas de Sucesso
A termoablação endovenosa é considerada um tratamento altamente eficaz para a insuficiência venosa.
- Taxas de Oclusão: Múltiplos estudos e metanálises relatam taxas de oclusão da veia safena superiores a 90-95% em 1 ano e 80-90% em 5 anos. Dados de longo prazo (10 anos) mostram persistência de oclusão em torno de 80% para RF e EVLT, comparáveis ou superiores ao “stripping” cirúrgico.
- Exemplos de referências: O estudo “Veinlite” (Pichot et al., 2008) e metanálises como a de Van den Bos et al. (2009, 2011) que comparam as técnicas.
- Melhora dos Sintomas: A maioria dos pacientes experimenta melhora significativa dos sintomas como dor, peso, inchaço e cãibras, bem como melhora da qualidade de vida relacionada à saúde venosa.
- Resultados Estéticos: Geralmente muito bons, com mínimas cicatrizes (apenas pequenos pontos de punção).
- Retorno às Atividades: A maioria dos pacientes retorna às atividades normais e ao trabalho em poucos dias.
8. Comparação com Outras Modalidades de Tratamento para Varizes
A termoablação endovenosa se destaca por ser minimamente invasiva e altamente eficaz, mas outras opções também são importantes.
a. Cirurgia Convencional (Stripping e Ligadura)
- Stripping: Envolve a remoção cirúrgica da veia safena através de incisões na virilha e no tornozelo/joelho.
- Ligadura: Interrupção do fluxo na junção safeno-femoral/poplítea e ligadura de tributárias.
- Comparação com Termoablação:
- Vantagens da Termoablação: Menos invasiva, menos dor pós-operatória, recuperação mais rápida, menos equimoses, menores taxas de complicação (infecção, hematoma, lesão nervosa), e taxas de sucesso comparáveis ou superiores em longo prazo.
- Desvantagens da Termoablação: Custo inicial mais alto dos equipamentos descartáveis, mas compensado pelos menores custos indiretos de recuperação e retorno ao trabalho.
b. Escleroterapia (Líquida ou em Espuma)
- Mecanismo: Injeção de uma substância esclerosante (ex: polidocanol) na veia para causar irritação, inflamação e fibrose, levando ao seu fechamento.
- Comparação com Termoablação:
- Vantagens da Termoablação: Geralmente mais eficaz para veias safenas grandes e retas. Taxas de oclusão são consistentemente maiores na termoablação para veias safenas.
- Vantagens da Escleroterapia: Ideal para varizes menores, tributárias, veias tortuosas, veias recorrentes e tratamento complementar pós-ablação. Menor custo. Não utiliza calor.
- Desvantagens da Escleroterapia: Maior taxa de pigmentação e risco de flebite para veias grandes. Menor previsibilidade de oclusão para grandes troncos.
c. Ablação Química Não Tumescente (ClariVein - MOCA, Varithena - Escleroterapia Mecanoquímica)
- Mecanismo: Combina dano mecânico (MOCA) ou agentes químicos específicos (Varithena) com a esclerose, sem uso de calor ou anestesia tumescente.
- Comparação com Termoablação:
- Vantagens destas técnicas: Não requer anestesia tumescente (reduzindo o desconforto das múltiplas picadas), sem risco de lesão térmica de nervos.
- Desvantagens destas técnicas: Dados de longo prazo são mais limitados que para termoablação. Podem ter taxas de oclusão ligeiramente menores para veias maiores em alguns estudos, e o custo pode ser comparável ou superior.
d. Oclusão com Cianoacrilato (Cola)
- Mecanismo: Injeção de um adesivo biológico (cianoacrilato) na veia, que causa uma reação inflamatória e oclusão imediata.
- Comparação com Termoablação:
- Vantagens: Não requer anestesia tumescente, sem calor (ausência de risco de lesão térmica), sem necessidade de compressão pós-procedimento na maioria dos casos.
- Desvantagens: Dados de longo prazo ainda são em desenvolvimento. Potencial para reações inflamatórias ou alérgicas ao adesivo. Custo elevado.
Conclusão: A termoablação endovenosa (radiofrequência e laser) é atualmente uma das modalidades de tratamento de primeira linha para a insuficiência da veia safena, endossada por diretrizes internacionais. Oferece um excelente perfil de segurança e eficácia, com recuperação rápida e resultados duradouros, tornando-a uma opção preferencial para muitos pacientes e médicos em comparação com a cirurgia convencional. A escolha da melhor técnica dependerá das características individuais do paciente, da anatomia da veia, das comorbidades e da experiência do cirurgião vascular.
